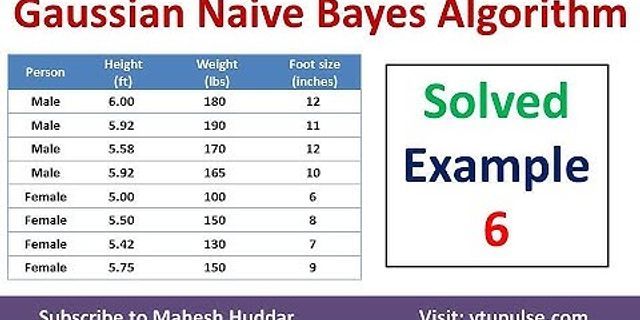
Khoảng 13 triệu người Việt mang gen bệnh Thalassemia – tan máu bẩm sinh. Người mắc bệnh Thalassemia sẽ phải truyền máu, thải sắt suốt đời. Đây cũng là căn bệnh có tỷ lệ tử vong từ bào thai cao. Show Tan máu bẩm sinh gây ra do sự thiếu hụt tổng hợp một chuỗi globin trong huyết sắc tố của hồng cầu. Thành phần chính của hồng cầu là huyết sắc tố, huyết sắc tố bình thường gồm hai chuỗi globin α và 2 chuỗi globin β với tỷ lệ 1/1. Hồng cầu của người bệnh Thalassemia thường không bền, bị phá huỷ sớm làm bệnh nhân bị thiếu máu và ứ sắt. Khi thiếu hụt một trong hai sắc tố sẽ gây thiếu huyết sắc tố A, làm thay đổi đặc tính của hồng cầu, khiến hồng cầu dễ vỡ, quá trình tan máu hay vỡ hồng cầu diễn ra liên tục trong suốt cuộc đời người bệnh. Thalassemia được gọi tên theo chuỗi globin bị khiếm khuyết, gồm có 2 loại nhóm chính là α-Thalassemia và β-Thalassemia: Alpha Thalassemia là kết quả do giảm sản xuất chuỗi alpha-polypeptide do mất 1 hoặc nhiều gen alpha. Bình thường có bốn allele alpha (hai trên một trong cặp nhiễm sắc thể) vì gen alpha được nhân đôi. Phân loại bệnh dựa trên số lượng gen bị mất:
Beta Thalassemia là kết quả của sự giảm sản xuất chuỗi beta – do đột biến gen hoặc mất gen quy định chuỗi beta, dẫn đến hư hại sản xuất Hb A Các đột biến hoặc mất gen có thể dẫn đến mất một phần (beta +) hoặc mất hoàn toàn (beta 0) của chức năng beta globin. Đây là hiện tượng không tổng hợp được hoặc tổng hợp nhưng bị thiếu hụt chuỗi beta globin. Bệnh có 5 mức độ biểu hiện tùy theo số lượng gen bị tổn thương:
Bác sĩ Bạch Thị Chính cho biết, tùy vào mức độ nghiêm trọng của bệnh mà các triệu chứng sẽ biểu hiện khác nhau. Nhiều trẻ sẽ xuất hiện dấu hiệu Thalassemia ngay sau khi sinh nhưng cũng có trường hợp sau 1-2 năm các dấu hiệu mới khởi phát. Người bệnh Thalassemia có thể bị thiếu máu nhẹ, do thiếu máu nhẹ nên người bệnh cảm thấy mệt mỏi, dễ nhầm lẫn thiếu máu nhẹ do Thalassemia với tình trạng thiếu máu do thiếu sắt. Ngoài ra, các triệu chứng có thể đi kèm gồm:
Phải khẳng định Thalassemia đây là căn bệnh cực kỳ nguy hiểm bởi nó không chỉ gây tổn hại sức khỏe người bệnh, gây tàn phá cấu trúc trong cơ thể, ảnh hưởng đến giống nòi, đe dọa đến tính mạng mà nó còn tạo thêm gánh nặng cho gia đình, xã hội. Tùy vào mức độ nặng của Thalassemia nếu không được phát hiện và điều trị kịp thời, người bệnh sẽ phải đối mặt với những biến chứng vô cùng nặng nề như:
Thalassemia không phải là bệnh lây nhiễm mà là bệnh di truyền do người bệnh nhận cả 2 gen bệnh của bố và mẹ. Cứ 5 trường hợp bố mẹ khi kết hôn có thể sinh ra con mắc bệnh hoặc mang gen gây bệnh Thalassemia. Chẳng hạn, nếu bố và mẹ cùng mang gen gây bệnh, xác suất sinh con mắc bệnh thể nặng là 25%; thể nhẹ là 50%; và xác suất sinh con khỏe mạnh là 25%. Nguyên nhân chính gây gia tăng số trẻ mắc bệnh mỗi năm là do cha mẹ không làm sàng lọc bệnh trước khi kết hôn. Do đó, các cặp vợ chồng trước khi kết hôn đừng quên thực hiện tầm soát, chẩn đoán và điều trị sớm bệnh tật trước sinh và sơ sinh vì hạnh phúc gia đình, vì tương lai giống nòi. Thalassemia là bệnh có thể phòng tránh được. Việc phòng tránh, tìm hiểu và tầm soát gen bệnh sớm, trước kết hôn sẽ hạn chế nguy cơ sinh ra những đứa trẻ mang 2 gen bệnh do nhận từ cả bố và mẹ, góp phần đảm bảo chất lượng cuộc sống và chất lượng dân số cho cộng đồng. Nguyễn Linh – Khoa Huyết học – Truyền máu Nguồn sưu tầm: Chí Bình – VNVC.vn
Tan máu bẩm sinh (còn được gọi là bệnh Thalassemia), là một bệnh lý huyết học di truyền liên quan đến sự bất thường của hemoglobin (một cấu trúc protein trong hồng cầu có chức năng vận chuyển oxy). Ở bệnh nhân thalassemia, các hồng cầu bị phá hủy quá mức dẫn đến tình trạng thiếu máu. Thalassemia là một bệnh di truyền dạng lặn trên nhiễm sắc thể thường. Do đó, thalassemia gây ra những hậu quả nghiêm trọng đến giống nòi, ảnh hưởng đến cuộc sống của bệnh nhân và cả cộng đồng. DỊCH TỄViệt Nam nằm trong vùng trũng trên bản đồ Thalassemia thế giới. Theo thống kê của Liên đoàn thalassemia Thế giới, toàn cầu có khoảng 1,7% dân số mang gen, mỗi năm có khoảng 60.000 trẻ mới sinh ra mắc bệnh. Hiện nay, ở Việt Nam có khoảng trên 12 triệu người mang gen bệnh thalassemia và có trên 20.000 người bệnh mức độ nặng cần phải điều trị cả đời. Mỗi năm có thêm khoảng 8.000 trẻ em sinh ra bị bệnh thalassemia, trong đó có khoảng 25% trẻ bị bệnh mức độ nặng hoặc trẻ không thể ra đời do phù thai. Theo ước tính, mỗi năm, cả nước cần có trên 2.000 tỷ đồng để cho tất cả bệnh nhân có thể được điều trị tối thiểu và cần có khoảng 500.000 đơn vị máu an toàn, đặt ra một gánh nặng lớn cho gia đình và xã hội. BỆNH HỌC VÀ PHÂN LOẠI BỆNH TAN MÁU BẨM SINH THALASSEMIAThông thường, phần lớn hemoglobin trưởng thành (HbA) bao gồm bốn chuỗi protein, hai chuỗi α và hai chuỗi β- globin được sắp xếp thành một phức hợp (α2β2). Thành phần cụ thể của hemoglobin ở người bình thường được cho như bên dưới:  Chuỗi β globin được mã hóa bởi một gen duy nhất (HBB) trên nhiễm sắc thể 11; chuỗi α globin được mã hóa bởi hai gen liên kết chặt chẽ trên nhiễm sắc thể 16 (HBA1 và HBA2). Do ở một người bình thường mỗi nhiễm sắc thể tồn tại thành cặp, sẽ có hai locus mã hóa chuỗi β và bốn locus mã hóa chuỗi α.  Việc mất một trong các loci gen α có tỷ lệ cao ở những người gốc Phi hoặc châu Á, khiến họ có nhiều khả năng mắc bệnh α-thalassemia. β-Thalassemias là một trong những dạng bệnh di truyền do gen lặn phổ biến nhất, có tỉ lệ cao ở Địa Trung Hải, Đông Nam Á, Ấn Độ cận lục địa. Các dạng bệnh thalassemias được phân loại theo chuỗi nào của phân tử hemoglobin bị ảnh hưởng. Trong α-thalassemias, việc sản xuất chuỗi α globin bị ảnh hưởng, trong khi ở β-thalassemia, việc sản xuất chuỗi β-globin bị ảnh hưởng. Alpha-thalassemiaAlpha-thalassemia (α-thalassemia) có hai dạng có ý nghĩa lâm sàng: hội chứng hemoglobin Bart hydrops thai nhi (Hb Bart), xảy ra khi mất cả bốn luci gen α-globin; và bệnh hemoglobin H (HbH), thường xuyên nhất là do mất ba gen α-globin. Vì chuỗi α có ở hemoglobin của cả thai nhi và người trưởng thành, khuyết tật trong tổng hợp chuỗi α ảnh hưởng tới sự sản xuất hemoglobin của thai nhi và đời sống sau này. Do giảm tổng hợp chuỗi α trong thai kỳ dẫn đến sự hình thành 4 chuỗi γ. Ở người lớn, khiếm khuyết ở các chuỗi α hình thành hemoglobin có 4 chuỗi β (HbH) và khó hình thành HbA2 (α2δ2).
 Tình trạng thiếu máu xảy ra cũng là do thời gian tồn tại của tế bào hồng cầu bị rút ngắn: phức hợp 4 chuỗi beta globin (HbH) có thể kết lắng và hình thành các thể vùi làm phá hủy màng tế bào hồng cầu. Vì Hb Barts (γ4) ổn định hơn HbH (β4), nên nó không dễ dàng hình thành thể vùi. Tuy nhiên, cả Hb Barts và HbH cho thấy không có tương tác heme-heme và không có ái lực oxy cao. Do đó, các phức hợp này mang oxy rất kém, dẫn đến thiếu oxy cho cơ thể. Để đáp ứng với sự thiếu hụt oxy do thiếu máu gây ra, tủy loạn sản phì đại, dẫn đến tạo hồng cầu ngoài tủy ở xương, gan và lách. Quá trình tạo hồng cầu này làm phát sinh dị tật xương và gãy xương, thiếu máu hồng cầu khổng lồ do thiếu folate và tăng axit uric máu với bệnh gút. Có nhiều đột biến khác nhau dẫn đến tình trạng giảm/mất sản sinh chuỗi α-globin, đột biến có thể là mất đoạn hoặc không phải do mất đoạn. Ví dụ, một số đột biến mất đoạn nhiễm sắc thể, phổ biến như 3.7 và 4.2 gây thiếu máu α-thalassemia nhẹ; một số đột biến khác (-20.5, MED, THAI, FIL) nghiêm trọng hơn gây HbH hoặc Hb Barts. Danh sách các đột biến phổ biến được liệt kê bên dưới để các bạn tiện tra cứu nếu có làm xét nghiệm[link].  Beta-thalassemiaBeta-thalassemia (β-thalassemia) được đặc trưng bởi sự giảm (β+) hoặc mất (β0) tổng hợp chuỗi beta globin dẫn đến thiếu máu tán huyết giảm sắc, phết máu ngoại vi bất thường với các tế bào hồng cầu có nhân và giảm lượng hemoglobin A (HbA) khi phân tích huyết sắc tố. Có ba mức độ lâm sàng của bệnh β-thalassemia với mức độ nghiêm trọng tăng dần là người lành mang gen beta-thalassemia, β-thalassemia trung gian (intermedia) và β-thalassemia nặng (major, thiếu máu Cooley hay thiếu máu phụ thuộc truyền máu). Mức độ nghiêm trọng lâm sàng của β-thalassemia có liên quan đến mức độ mất cân bằng giữa chuỗi α-globin và các chuỗi globin còn lại (β và γ). Trong các tế bào tiền thân hồng cầu, khi các chuỗi β-globin bị giảm hoặc không có, các chuỗi α không được lắp ghép thành hemoglobin hoàn chỉnh và dẫn đến tổn thương màng tế bào và chết tế bào (tạo hồng cầu không hiệu quả).
 Các đột biến gây ra bất thường trong quá trình sản sinh chuỗi β-globin bao gồm thay thế từng nucleotide, chèn hoặc xóa đoạn nhỏ trong gen hoặc các vùng gần gen. Các đột biến này có thể xuất hiện và ảnh hưởng đến các quá trình chức năng của gen: từ phiên mã, cải biến sau phiên mã đến dịch mã phân tử ARN thông tin. Một số đột biến gây β-thalassemia phổ biến ở Đông Nam Á như IVS1-1 (G → T), CD19 (AAC → AGC), CD26 (GAG → AAG), CD41/42 –TTCT, CD95 +A. Danh sách một số đột biến và hệ quả như hình dưới để các bạn tiện tra cứu nếu có làm xét nghiệm[link].  Bệnh hemogobin E β-THALASSEMIAHemoglobin E (HbE) là một biến thể cấu trúc của hemoglobin cực kỳ phổ biến, xảy ra ở tần số cao trên nhiều quốc gia châu Á. Nó là một biến thể β-hemoglobin, được sản xuất với tốc độ thấp hơn một chút và do đó có kiểu hình của dạng β thalassemia nhẹ. Sự tương tác của nó với các dạng khác nhau của bệnh α-thalassemia dẫn đến một loạt các rối loạn lâm sàng, trong khi đó đồng thời với thalassemia, một tình trạng gọi là hemoglobin E β-thalassemia, cho đến nay là nặng phổ biến nhất của bệnh β-thalassemia ở châu Á và trên toàn cầu, chiếm khoảng 50% các dạng β-thalassemia nghiêm trọng. CƠ CHẾ DI TRUYỀN BỆNHNói chung, bệnh tan máu bẩm sinh thalassemia là bệnh di truyền dạng lặn trên nhiễm sắc thể thường; xác suất con nhận các gen globin đột biến từ bố mẹ phụ thuộc vào trạng thái mang gen/bệnh của bố và mẹ (như hình minh họa).  Tuy nhiên, sự di truyền bệnh này thực tế tương đối phức tạp vì nhiều gen có liên quan đến việc tổng hợp hemoglobin. Như đã nói ở trên, có 1 locus gen (tương đương 2 bản sao của gen) quy định tổng hợp chuỗi β-globin và 2 locus gen (tương đương 4 bản sao của gen) quy định cho chuỗi α-globin, hơn nữa có nhiều dạng đột biến với mức độ nghiêm trọng khác nhau liên quan đến các gen này. Ví dụ, con nhận được một đột biến IVS2-884 trên gen β-globin từ bố và một đột biến αIVS1α/αα trên gen α-globin từ mẹ, theo lý thuyết trên con sẽ biểu hiện bệnh thalassemia; thực tế cả hai đột biến này đều là các đột biến “nhẹ” và biểu hiện lâm sàng không đáng lo ngại. Điều quan trọng cần làm là biết chính xác bố mẹ mang những đột biến nào (trước khi sinh con), hoặc xét nghiệm công thức hemoglobin để biết con có bị thalassemia hay không, nặng hay nhẹ (sau khi sinh con). HẬU QUẢ VÀ BIẾN CHỨNG CỦA BỆNH THALASSEMIABệnh nhân thalassemia thường có một số dấu hiệu chung như:
 Bệnh thalassemia có triệu chứng gì?α-Thalassemia
β-Thalassemia
Nếu được truyền máu đầy đủ, trẻ có thể phát triển được đến giai đoạn thiếu niên hoặc thanh niên, nhưng sẽ xuất hiện các biến chứng khác:

YẾU TỐ NGUY CƠ, CHẨN ĐOÁN, XÉT NGHIỆMNhững yếu tố làm tăng nguy cơ bệnh thalassemia bao gồm:
Việc chẩn đoán bệnh tan máu bẩm sinh thalassemia có thể được thực hiện ở các cấp độ sau: Dựa vào các dấu hiệu, triệu chứng lâm sàng Các dấu hiệu và triệu chứng lâm sàng chung ở các bệnh nhân tan máu bẩm sinh đã được trình bày ở trên. Nếu phát hiện các triệu chứng đó cần đến gặp bác sĩ để được tư vấn và chẩn đoán thêm. Cận lâm sàng 
 ĐIỀU TRỊ BỆNH THALASSEMIAPhương pháp điều trị cho thalassemias phụ thuộc vào phân loại và mức độ nghiêm trọng của rối loạn. Những người lành mang gen bệnh hoặc bị alpha/beta thalassemia thể nhẹ không có hoặc có ít triệu chứng. Họ có thể cần ít hoặc không cần điều trị. Các bác sĩ sử dụng ba phương pháp điều trị tiêu chuẩn cho các dạng thalassemia vừa và nặng. Những phương pháp điều trị này bao gồm truyền máu, trị liệu thải sắt và bổ sung axit folic. Các phương pháp điều trị khác đã được phát triển hoặc đang được thử nghiệm, nhưng nói chung được sử dụng ít thường xuyên hơn. Điều trị tiêu chuẩnTruyền máu Truyền hồng cầu là phương pháp điều trị chính cho những người mắc bệnh thalassemia vừa hoặc nặng. Phương pháp điều trị này cung cấp các tế bào hồng cầu khỏe mạnh với huyết sắc tố bình thường. Các tế bào hồng cầu chỉ sống trong khoảng 120 ngày. Vì vậy, bệnh nhân có thể cần truyền máu nhiều lần để duy trì nguồn cung cấp hồng cầu khỏe mạnh. Nếu người bệnh bị bệnh huyết sắc tố H (HbH) hoặc β-thalassemia trung gian, có thể cần truyền máu trong các trường hợp bị nhiễm trùng, sau phẫu thuật, sau sinh con, hoặc khi tình trạng thiếu máu nghiêm trọng dẫn đến mệt mỏi. Nếu β-thalassemia thể nặng (thiếu máu Cooley), bệnh nhân có thể cần truyền máu thường xuyên (thường cứ sau 2 – 4 tuần một lần). Trị liệu thải sắt Các huyết sắc tố trong các tế bào hồng cầu là một loại protein giàu sắt. Do đó, truyền máu thường xuyên có thể dẫn đến sự tích tụ chất sắt trong máu. Tình trạng này được gọi là quá tải sắt. Nó gây tổn thương gan, tim và các bộ phận khác của cơ thể. Để ngăn ngừa các biến chứng này, các bác sĩ sử dụng liệu pháp thải sắt để loại bỏ lượng sắt dư thừa ra khỏi cơ thể. Hai loại thuốc được sử dụng để điều trị thải sắt là deferoxamine (thuốc tiêm, có thể có tác dụng phụg về thị lực và thính lực) và deferasirox (thuốc uống; tác dụng phụ bao gồm đau đầu, buồn nôn, nôn, tiêu chảy, đau khớp và mệt mỏi). Bổ sung axit folic Axit folic là vitamin B giúp tạo các tế bào hồng cầu khỏe mạnh. Bác sĩ có thể đề nghị bổ sung axit folic ngoài việc điều trị bằng truyền máu và / hoặc điều trị thải sắt. Các phương pháp khácCác phương pháp điều trị bệnh thalassemias khác đã được phát triển hoặc đang được thử nghiệm, nhưng nói chung vẫn chưa được sử dụng phổ biến. Cấy ghép tế bào gốc máu và tủy Ghép tế bào gốc từ máu và tủy thay thế các tế bào gốc bị lỗi bằng các tế bào gốc khỏe mạnh từ người khác (một người hiến tặng). Tế bào gốc là các tế bào bên trong tủy xương tạo ra các tế bào hồng cầu và các loại tế bào máu khác. Cấy ghép tế bào gốc là phương pháp điều trị duy nhất có thể chữa khỏi bệnh thalassemia. Nhưng chỉ một số ít người mắc bệnh thalassemias nặng mới có thể tìm được người cho phù hợp và phải chấp nhận rủi ro của phương pháp. Phương pháp trong tương lai Các nhà nghiên cứu đang làm việc để tìm ra phương pháp điều trị mới cho bệnh thalassemias. Ví dụ, một ngày nào đó CRISPR có thể đưa một gen hemoglobin bình thường vào tế bào gốc trong tủy xương. Điều này sẽ cho phép những người mắc bệnh thalassemias tạo ra các tế bào hồng cầu và hemoglobin khỏe mạnh. PHÒNG NGỪADo tan máu bẩm sinh là bệnh di truyền, có yếu tố gia đình, nên cách tốt nhất để hạn chế nguy cơ truyền bệnh cho thế hệ sau là thực hiện tư vấn di truyền và sàng lọc tiền hôn nhân hoặc sàng lọc trước sinh. Tư vấn tiền hôn nhân đặc biệt được khuyến nghị cho những người thuộc nhóm đối tượng nguy cơ cao. Nếu cả 2 vợ chồng đều mang một thể bệnh Thalassemia, nên được tư vấn trước khi có ý định mang thai. Tags: hemoglobin, hồng cầu, tan máu bẩm sinh, thalassemia, thiếu máu tán huyết |